Уже несколько лет препарат моноклональных антител «Аджови» (фреманезумаб) успешно используют для профилактики мигрени у взрослых, в том числе в России. Но данных об эффективности и безопасности его применения в детской и подростковой популяции не было.
В 2025 году завершилась 3 фаза рандомизированного контролируемого исследования SPACE, которое подтвердило, что фреманезумаб эффективен и безопасен для профилактического лечения эпизодической мигрени у детей и подростков. На основе этих данных Управление по контролю за продуктами и лекарствами США (FDA) одобрило расширенные показания к применению Аджови в возрасте от 6 до 17 лет с учетом веса ребенка от 45 кг. В России препарат пока официально не разрешен для детского возраста, но сам факт его успешного изучения и применения в других странах — ключевой шаг на этом пути. В статье расскажем, какие возможности для лечения мигрени у детей и подростков может дать Аджови.
Что такое Аджови
Аджови — это препарат моноклональных антител, которые являются средствами таргетной терапии, то есть действуют на конкретные возбудители, играющие ключевую роль в развитии заболеваний. На сегодня это один из самых современных подходов в профилактике мигрени.
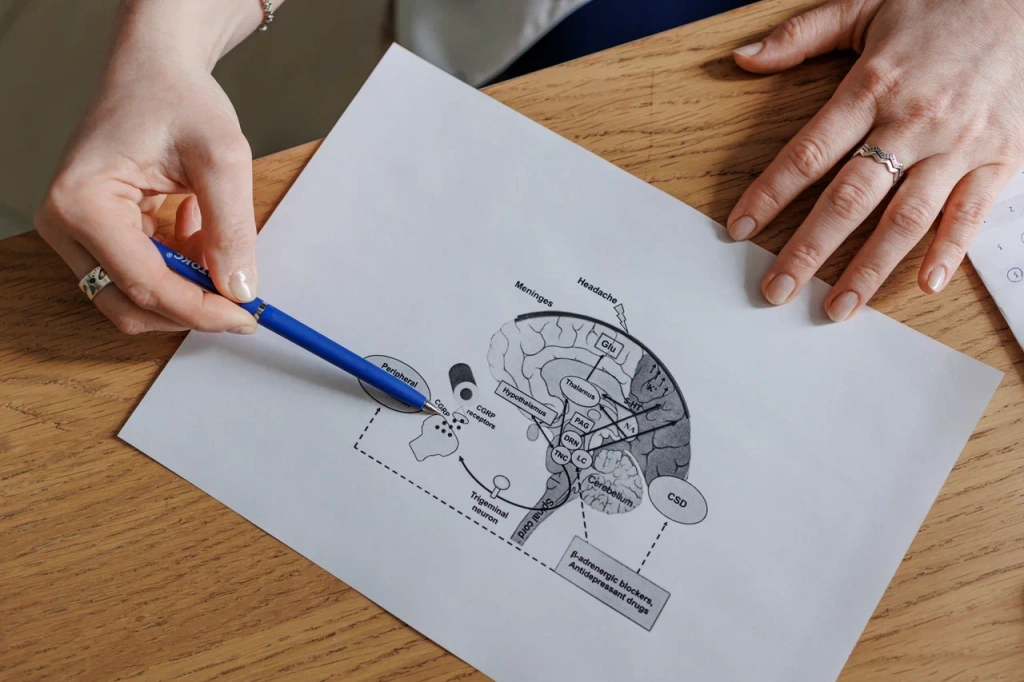
Аджови целенаправленно воздействует на молекулу кальцитонин-ген-связанного пептида (CGRP) — основного провокатора развития головной боли. Фреманезумаб, активное вещество препарата, блокирует активность CGRP, снижая передачу болевых сигналов в системе тройничного нерва и уменьшая нейрогенное воспаление, что помогает сократить частоту мигренозных приступов.
Антитела работают избирательно. Они блокируют только те вещества или механизмы, которые способствуют развитию мигрени, при этом не затрагивая другие процессы в организме. Высокая специфичность препарата снижает риск побочных эффектов и повышает эффективность терапии.
У взрослых международные исследования показали, что 68% людей с мигренью, применяющих Аджови, добились снижения количества дней с головной болью, а у 20% приступы полностью прошли на определенное время по завершении годового курса терапии.
Эффективность Аджови при головной боли у детей
В исследовании SPACE приняли участие 237 детей и подростков с мигренью в возрасте от 6 до 17 лет, у которых было ≤14 дней с головной болью в месяц. Их случайным образом распределили на две группы: одна получала фреманезумаб, другая — плацебо. Лечение длилось 12 недель.
Результаты показали:
- Снижение числа дней с мигренью: фреманезумаб уменьшил количество дней с мигренью в среднем на 2,5 дня в месяц, в группе плацебо — на 1,4 дня.
- Уменьшение числа дней с выраженной болью: в группе фреманезумаба этот показатель снизился на 2,6 дня против 1,5 в группе плацебо.
- Лучший отклик на лечение: 47,2% детей на фреманезумабе отметили снижение числа дней с мигренью более чем на 50%, в группе плацебо — только 27%.
Эффективность Аджови была схожей во всех возрастных группах и среди мальчиков, и среди девочек.
Безопасность и побочные эффекты
Как правило, терапия моноклональными антителами проходит хорошо, без выраженных негативных проявлений. В некоторых случаях возможны местные реакции на введение лекарства — кратковременное покраснение и жжение в месте укола.
У детей такие побочные эффекты отмечались в обеих группах примерно с одинаковой частотой — 55% на фреманезумабе и 49% на плацебо. Серьезные побочные эффекты возникали крайне редко (не более 3%), и только менее 1% участников прервали лечение из-за нежелательных реакций.
Как проходит лечение
Аджови — рецептурный препарат, и необходимость его применения, длительность терапии определяет врач после консультации. Если диагноз мигрени у ребенка подтверждается и показано лечение моноклональными антителами, лекарство вводят в виде одной подкожной инъекции раз в месяц, в то время как для взрослых возможны две разные дозировки:
- 225 мг — 1 укол раз в месяц;
- 675 мг — 3 укола раз в 3 месяца.
Рекомендуемая продолжительность профилактического лечения не менее полугода. Оценить эффект можно через 3 месяца. Если частота головных болей снизилась на 30-50%, а интенсивность приступов уменьшилась — это показатель эффективности.
Клинические рекомендации для лечения мигрени у детей

Результаты крупного исследования фреманезумаба и одобрение FDA его использования в детской возрастной группе показывают, что Аджови может быть полезен для профилактики мигрени не только у взрослых, и препарат можно будет рассматривать как вариант лечения и в педиатрической практике. Пока текущие клинические рекомендации по лечению детской мигрени включают:
- Для снятия приступов применение нестероидных противовоспалительных средств (НПВС), иногда в комбинации с противорвотными. Чтобы лекарство сработало правильно, необходимо принимать его в самом начале головной боли и не изменять дозировку, которую назначил врач.
- Профилактическое лечение, когда количество приступов головной боли превышает 4 дня в месяц. Оно позволяет уменьшить количество приступов, снизить интенсивность головной боли, облегчить симптомы и улучшить качество жизни ребенка в целом. Эффективными средствами для профилактики приступов у детей являются бета-блокаторы, некоторые антидепрессанты и противоэпилептические препараты.
Для успешного лечения также важны немедикаментозные методы профилактики мигрени:
- Избегайте триггеров, определенных вместе с врачом..
- Соблюдайте режим сна и баланс между учебой и отдыхом.
- Обязательны физическая активность и прогулки на свежем воздухе.
- Следите за сбалансированным питанием ребенка и приемом достаточного количества жидкости.
- Работайте со стрессом и эмоциональным перенапряжением — здесь могут помочь когнитивно-поведенческая терапия и различные методы релаксации.
Если вашего ребенка беспокоят сильные и частые приступы головной боли, не откладывайте визит к врачу — это важно, чтобы вовремя поставить точный диагноз и назначить лечение. Можно обратиться к нам в «Университетскую клинику головной боли» в Москве — мы принимаем детей с рождения.
Среди наших врачей — эксперты мирового уровня, которые обучают других врачей и ведут научную деятельность. Мы работаем по международным стандартам, используем в своей практике методы с доказанной эффективностью и безопасностью.
В нашей клинике ведет прием опытный и высококвалифицированный детский невролог-цефалголог Анастасия Валентиновна Фролова. Доктор занимается лечением всех типов детской головной и лицевой боли, в том числе редких и сложных случаев, ведет детей с широким спектром неврологических патологий: энурез, тики, боли в спине, расстройства сна и другие. Также подбирает немедикаментозные методы профилактики головной боли, такие как КПТ, mindfulness. Проводит лечение мигрени моноклональными антителами и ботулинотерапию при хронической мигрени, бруксизме и детской спастичности. Консультирует очно и дистанционно.
Узнать стоимость услуг и записаться на консультацию можно через мессенджеры, форму на сайте и по телефону.
Ответы на частые вопросы
С какого возраста можно применять детям Аджови?
Официально в России Аджови (фреманезумаб) разрешен для применения у взрослых с 18 лет. Управление по контролю за продуктами и лекарствами США (FDA) одобрило применение препарата для профилактического лечения эпизодической мигрени у детей и подростков в возрасте от 6 до 17 лет с учетом веса ребенка от 45 кг.
Помогает ли Аджови при обычных головных болях или только при мигрени?
Аджови разработан и одобрен только для профилактического лечения мигрени. Активное вещество препарата — фреманезумаб — точечно воздействует на механизм развития мигренозной боли: блокирует белок CGRP, отвечающий за передачу болевых сигналов, и таким образом предотвращает очередной приступ.
С какими препаратами можно сочетать Аджови?
У Аджови нет известных значимых лекарственных взаимодействий. Препарат можно сочетать с большинством других лекарств, используемых как для купирования приступов, так и для профилактики мигрени, если это необходимо и назначено врачом.
Материал подготовлен вместе с нашим детским неврологом-цефалгологом Анастасией Валентиновной Фроловой.
















 Каждый день Мигребот будет задавать вам несколько вопросов. Время для общения вы выберете сами.
Каждый день Мигребот будет задавать вам несколько вопросов. Время для общения вы выберете сами.
 Если бот заметит, что вы перебираете с обезболивающими или приступы стали чаще – предупредит вас.
Если бот заметит, что вы перебираете с обезболивающими или приступы стали чаще – предупредит вас.
 Вы можете скачать дневник в любое время.
Вы можете скачать дневник в любое время.