Лечение приступа мигрени

Чтобы эффективно справляться с приступами, нужны несколько составляющих.
Шаг 1. Узнайте, как оценивают эффективность лекарств для лечения приступов мигрени
Купирование (прерывание) приступа мигрени считается эффективным, если головная боль ушла или значительно уменьшилась в течение двух часов после приема препарата. И не вернулась или не усилилась в течение последующих 24 часов. К сожалению, так получается не всегда, но эффективность лекарств для купирования приступа сравнивают именно по этому показателю.
Шаг 2. Поймите, что мигрень – это не просто головная боль.
Очень часто мигрень и головную боль считают синонимами. Но это не так. Мигрень – это не просто головная боль. У неё есть особенные симптомы. Если их знать и отслеживать, приступ можно предугадать и предотвратить, вовремя приняв препарат. Такие симптомы делят на три группы в зависимости от того, когда они появляются:
- перед приступом головной боли,
- во время головной боли,
- после головной боли.
Симптомы, которые возникают перед приступом, называют продромальными. Они могут быть сигналом того, что скоро разовьется головная боль и пора принять лекарство. Вот самые частые продромальные симптомы [3,5]:
- изменение настроения,
- повышенная утомляемость,
- повышенная чувствительность к свету, звукам, запахам,
- желание съесть определенную еду,
- трудности с концентрацией внимания,
- раздражительность,
- мышечное напряжение,
- заложенность носа,
- зевота,
- тревожность,
- повышенная активность.
Посмотрите на рисунок. На нем отмечены фазы приступа мигрени. Идеальное время приема препарата для купирования мигрени заштриховано. Независимо от того, какой препарат вы используете, эффект будет наилучшим, если принимать его именно в это время [1]. Попробуйте при следующем приступе использовать схему, чтобы понять, в какую фазу вы приняли лекарство, и оценить, как оно сработало.
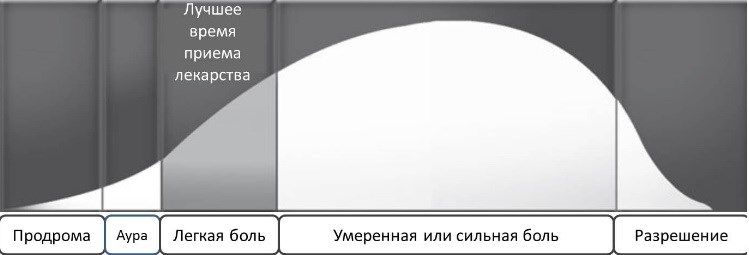
Клинические исследования показали, что у людей, которые принимали лекарство в раннюю фазу приступа, головная боль с большей вероятностью проходила за 2 часа. При раннем приеме также меньше вероятность того, что боль вернется, и вероятность побочных эффектов [4].
А если головная боль легкая, может быть, и не стоит принимать лекарства – она пройдет сама по себе? Здесь принять решение поможет внимание к себе и к симптомам, которые предвещают приступ.
Одно из исследований показало, что 93% людей, у которых бывают различные симптомы продромы, могут «предсказать», что легкая головная боль перейдёт в тяжелую [2]. Таким образом, зная свои симптомы, вполне реально выбирать, когда принимать препарат, а когда нет.
Шаг 3. Узнайте свой диагноз
Обычно люди с мигренью считают, что у них есть несколько типов головной боли – головная боль напряжения, менструальная, боль от повышенного давления, остеохондроза и так далее. Однако, на самом деле, чаще всего всё это приступы мигрени. Мигрень – великий имитатор. Мигрень могут сопровождать мышечное напряжение и спазм, и заложенность носа, и выделения из носа, и повышение артериального давления.
Мигренозный приступ может прекратиться сам по себе в любую фазу, и это заставляет людей считать, что у них бывают какие-то «обычные» головные боли и «сильные приступы».
Но для большинства имеет смысл лечить одно заболевания – мигрень. Несомненно, некоторые люди страдают помимо мигрени и тремя, и четырьмя другими типами головной боли одновременно, но их меньшинство.
Если у вас есть сомнения по поводу вашего диагноза, обсудите его со специалистом по лечению головной боли [3]. Не всем людям, страдающим мигренью, подходит одно и то же лечение, и не все нуждаются в нем. Например, если рано «застигнуть» мигрень, вызванную голодом, можно поесть и этого будет достаточно, чтобы предотвратить приступ.
Шаг 4. Контролируйте количество обезболивающих
Нельзя принимать средства для снятия головной боли чаще 2 раз в неделю – это может привести к появлению нового вида головной боли, абузусной, то есть вызванной избытком обезболивающих. Если вы принимаете больше, обратитесь к специалисту!
Как считать лекарства? Записывайте, сколько вы принимали. Это удобно фиксировать в дневнике головной боли, например, нашем Мигреботе в Телеграме.
Шаг 5. Проанализируйте свои приступы
Подумайте о приступах, во время которых лечение оказалось неэффективным. Чаще всего источником проблем являются:
- Лекарства для снятия головной боли приняли слишком поздно
- Форма препарата вам не подходит (например, вы не можете принимать таблетки из-за сильной рвоты)
- Лекарство было в слишком маленькой дозе
- Лекарство для вас неэффективно, нужно подобрать другое.
Взять приступы под контроль вполне реально! Удачи!
Больше статей о головной боли читайте в нашем Телеграм-канале.
Литература:
- Табеева Г.Р., Азимова Ю.Э. Эффективность сумамигрена при его назначении в раннем и позднем периодах развития мигренозного приступа. // Журнал неврологии и психиатрии им.Корсакова. – 2007. - №107. – с.29-33.
- Buzzi M.G., Cologno D., Formisano R., Rossi P. Prodromes and the early phase of the migraine attack: therapeutic relevance. // Funct Neurol. – 2005. – v.20. – p.179-183.
- Cady R.C. Treating an acute attack of migraine. // Headache. – 2008. – v.48. – p.1415-1416.
- Goadsby P.J. The 'Act when Mild' (AwM) study: a step forward in our understanding of early treatment in acute migraine. // Cephalalgia. – 2008. – v.28. - Suppl 2. – p.36-41.
- Rothrock J.F. Acute migraine: treating early // Headache. – 2009. – v.49. – p.635-636
Другие статьи

Родители большинства детей, страдающих головной болью, редко обращаются к врачу. К сожалению, проблему не воспринимают всерьез. И часто принимают за манипуляцию: например, как повод не ходить в школу.
Вместе с тем, рассказывает невролог и соучредитель нашей клиники Юлия Эдвардовна Азимова, головной болью страдают порядка 60% детей. У них так же, как у взрослых, могут быть разные типы головных болей, включая мигрень. Головные боли могут быть эпизодическими и хроническими.
Что важно понимать:
→ проблема чаще встречается у детей из семей, где кто-то страдает от головной боли (мигрени);
→ даже у младенца может быть головная боль, но в целом в возрасте до 3 лет проблема встречается реже, чем у детей постарше;
→ мальчики более подвержены этому заболеванию до наступления половой зрелости, а девочки – после.
За каждым приступом головной боли есть причина:
- эмоциональные факторы (стресс, напряжение, беспокойство или депрессия (да, у детей тоже бывают депрессии));
- переутомление (нагрузки или недостаток сна);
- голод или определенные продукты и напитки;
- генетическая предрасположенность;
- травмы головы;
- вирусные заболевания (синусит, фарингит, отит, грипп, менингит, энцефалит);
- и в редких случаях – опухоль головного мозга, абсцесс или кровотечение. Но тогда будут и другие симптомы (проблемы со зрением, головокружение, нарушение координации).
Важно! Мы принимаем детей с 0 лет только очно.
Перейти на страницу нашего детского невролога.
Больше статей о головной боли читайте в нашем Телеграм-канале.

Знаете ли вы, что в европейских и американских центрах головной боли перед приемом просят как минимум 4 недели заполнять дневник головной боли и не принимают людей, которые его не вели. Так экономят время и ресурсы: анализ записей в дневнике о том, как часто и как именно болит голова, увеличивает шансы за один прием поставить точный диагноз.
Мы тоже рекомендуем всем, кто страдает от головной боли, эту полезную привычку — вести дневник. В чем он поможет, расскажем далее в статье.
Зачем вести дневник головной боли
Дневник головной боли — самый информативный метод исследования. Он позволяет:
-
выявить симптомы;
-
различать виды головной боли, например, мигрень, головную боль напряжения, тригеминальные вегетативные цефалгии.
-
определить форму мигрени — эпизодическая или хроническая;
-
исключить или подтвердить чрезмерный прием обезболивающих и, как следствие, лекарственно-индуцированную головную боль.
В дневнике хорошо видны провокаторы головной боли, например, недостаток сна, пропуски приема пищи, изменения гормонального фона во время менструального цикла. Вся полученная из дневника информация влияет на грамотные медицинские решения.
Дневник головной боли — что он показывает
Благодаря дневнику головной боли врачи узнают:
-
характер боли, локализацию, частоту и интенсивность;
-
сопровождающую симптоматику, например, были ли тошнота или рвота, чувствительность к свету, звукам, запахам;
-
как часто вы принимали обезболивающие, и насколько они помогли;
-
ваши триггеры головной боли;
-
эффективность лечения, если оно уже было назначено.
Эта информация поможет неврологу-цефалгологу поставить диагноз, назначить или скорректировать терапию. А вам обсудить с врачом, с какими факторами можно самостоятельно немедикаментозно поработать, чтобы снизить вероятность появления головной боли и сделать лечение более эффективным.
Как вести дневник головной боли
Несколько основных правил ведения дневника:
1. Что именно записывать:
-
дату и время начала/окончания приступа, чтобы понять его длительность;
-
интенсивность боли — для этого используйте шкалу от 1 до 10, где 1 — легкий дискомфорт, а 10 — невыносимая головная боль;
-
характер и локализацию боли, например, пульсирующая, давящая или распирающая, с одной стороны или по всей голове;
-
сопутствующие симптомы: была ли тошнота, раздражал ли свет или звуки, предшествовали ли головной боли какие-либо повторяющиеся обратимые неврологические изменения, например, мерцание, вспышки света перед глазами, выпадение участков зрения, искажение формы или размера объектов, покалывание или онемение в теле, отмечались ли вегетативные симптомы, например, заложенность носа, отек/опущение века, слезотечение на стороне боли.
-
лекарства — что вы выпили, и помогло ли это.
2. Не забывайте про триггеры. Если вы заметили связь головной боли с чем-то конкретным, отметьте это, например:
-
недосып или, наоборот, избыток сна в выходной день;
-
пропуск приема пищи;
-
употребление алкоголя;
-
стресс;
-
начало менструального цикла у женщин.
3. Записывайте данные сразу. Через несколько дней вы можете не вспомнить, во сколько точно начался приступ и помогло ли обезболивающее.
Частые ошибки при ведении дневника:
-
Отмечать только интенсивные приступы. Врачу важно знать о всех эпизодах головной боли, чтобы видеть полную картину для точной постановки диагноза.
-
Не записывать количество принятых обезболивающих. Это важно для отслеживания риска развития лекарственно-индуцированной (абузусной) боли. Обязательно указывайте название препарата и его дозировку, а также помогло лекарство или нет.
-
Бросать дневник, как только стало легче. Как только профилактическое лечение начинает работать, и голова болит реже, многие перестают заполнять дневник головной боли. Однако врачу важно видеть динамику, поэтому продолжайте вести записи хотя бы 2–3 месяца, чтобы была возможность оценить эффективность терапии.
В каком формате вести дневник
Это можно делать в любом виде, главное — не забывать его регулярно заполнять. Можно распечатать бумажный шаблон или просто записывать информацию в блокнот. Еще лучше, если дневник будет всегда при вас в смартфоне и сам напомнит внести данные. Мы создали бесплатный чат-бот Migrebot — удобный и простой в использовании дневник головной боли в Telegram.
Раз в день, в установленное вами время, он спросит: «У вас сегодня болела голова?». И если «да», то бот подробнее расспросит и зафиксирует информацию о характере головной боли, ее интенсивности и дополнительных симптомах, что на это могло повлиять, какие лекарства вы принимали, когда боль началась и когда закончилась. Заметит, если приступы участились или вы принимаете много обезболивающих, и тогда предупредит вас об этом.

Migrebot систематизирует все данные и по запросу выдаст отчет, который можно отправить врачу. Это поможет быстрее и правильнее поставить диагноз, оценить результаты лечения, проконтролировать прием и эффективность препаратов.
Нашим дневником головной боли пользуются более 130 тысяч человек. Его рекомендуют неврологи-цефалгологи и из других клиник как полезный инструмент в диагностике и лечении головной боли.
Ответы на частые вопросы
Что делать, если забыл записать?
Запишите данные по памяти сразу, как только вспомнили. Если точное время или детали стерлись, отметьте хотя бы сам факт боли и принятые лекарства — для врача это важнее, чем отсутствие записи вообще.
Можно ли просто отмечать дни без деталей?
Лучше вести подробные записи в дневнике головной боли — без информации об интенсивности, сопутствующих симптомах и ответе на лекарства врачу будет сложно отличить мигрень от других видов боли и понять, помогает ли лечение.
Нужно ли записывать давление?
Только если врач об этом специально попросил, например, при назначении профилактики мигрени бета-блокаторами, кандесартаном, или у вас подтвержденная гипертоническая болезнь. В большинстве случаев повышение артериального давления не является причиной головной боли, и его измерение не помогает в диагностике.
Как вести дневник головной боли для ребенка?
Дневник ведут родители, расспрашивая ребенка. Используйте визуальную шкалу для оценки боли — смайлики от веселого до плачущего. Отмечайте не только жалобы, но и поведение, например, ребенок перестал играть, захотел прилечь в тишине и темноте.
Если вас часто беспокоит головная боль — не терпите ее. Обратитесь за помощью к нашим неврологам-цефалгологам: они проанализируют записи в вашем дневнике головной боли и помогут подобрать подходящее для вашего случая решение, чтобы взять приступы под контроль и улучшить качество вашей жизни.
Среди врачей «Университетской клиники головной боли» в Москве — эксперты мирового уровня, которые работают по международным стандартам, используют в своей практике методы с доказанной эффективностью и безопасностью. Мы не только лечим все виды головных болей у взрослых и детей с рождения, но и обучаем других врачей, ведем научную деятельность. Консультируем очно и дистанционно.
Записаться на консультацию к нашим неврологам-цефалгологам можно через мессенджеры, форму на сайте и по телефону.
Подведем итог:
-
Дневник головной боли — это полезный помощник врача в диагностике и лечении мигрени. Он позволяет выявить симптомы, отличить мигрень от других видов головной боли, обнаружить провокаторы приступов.
-
В дневнике необходимо отмечать дату, время начала и окончания приступа, его интенсивность и характер боли, сопутствующие симптомы, а также принятые лекарства и их эффективность.
-
Вести дневник головной боли можно как в бумажном виде, так и с помощью мобильного приложения, например, telegram-бота Migrebot, который напомнит о необходимости сделать запись, проанализирует данные и может сгенерировать отчет для врача.
Материал подготовлен вместе с нашим неврологом-цефалгологом Анной Сергеевной Галаниной.

- Хронической головной боли, например, головной боли напряжения, мигрени.
- Хронической лицевой боли, хронической скелетно-мышечной боли любой локализации, которые продолжаются более 3-х месяцев.
- Сопутствующих депрессии и тревоге, нарушениях сна.
Как правило, применяют:
- Трициклические антидепрессанты, которые часто назначают при хронических болях.
- Селективные ингибиторы обратного захвата серотонина и норадреналина (СИОЗСН) эффективны при хронической боли, а также при наличии сопутствующих тревоги и депрессии.
- Селективные ингибиторы обратного захвата серотонина (СИОЗС) могут использоваться в ряде случаев, когда в клинической картине преобладают симптомы психоэмоциональных расстройств.
В следующей статье мы расскажем про самые распространенные мифы об антидепрессантах и стоит ли в них верить.
Для записи и уточнения стоимости консультаций в нашей клинике можно позвонить нам по телефону, заполнить форму обратной связи на сайте или написать в мессенджеры.

➡️ Что такое открытое овальное окно?
Овальное окно — это отверстие между правым и левым предсердием, которое есть у любого плода в утробе матери. Оно нужно, чтобы материнская кровь напрямую циркулировала между предсердиями, пока легкие ребенка еще не функционируют.После рождения с первым вздохом необходимость в овальном окне отпадает, и обычно оно закрывается в течение первого года жизни. Но в некоторых случаях этого не происходит — небольшое отверстие между предсердиями остается. Если оно не закрывается в возрасте 3 лет, такое состояние называется открытым овальным окном (ООО). Это один из самых частых врожденных пороков сердца, который встречается у 15-35%. Из-за него при определенных гемодинамических условиях формируется прерывистый кровоток между предсердиями справа налево.
Точные причины, почему овальное окно не закрывается у всех, до конца не известны. Считается, что это может быть связано с генетическими факторами или особенностями развития плода. У большинства это отверстие не вызывает никаких симптомов и часто обнаруживается случайно.
➡️ Как ООО связано с мигренью с аурой
ООО может повышать риск развития некоторых заболеваний, среди которых мигрень с аурой и обезглавленная мигрень, и эта связь подтверждена статистикой. Предполагается, что в результате нарушения нормального кровообращения может возникать распространяющаяся депрессия коры головного мозга (причина ауры), а также микроэмболия — микроскопическая закупорка кровеносных сосудов.Невролог может заподозрить наличие ООО при:
➖мигрени с аурой
➖обезглавленной мигрени, когда за фазой ауры боль не наступает
➖рефрактерной мигрени, для профилактики которой оказались неэффективными все классы препаратов.
➖синдроме визуального снега — рассказывали о нем ранее
➖наличии инсульта в молодом возрасте, где механизмом выступает парадоксальная эмболия
➖некоторых других состояниях
➡️ Какое дополнительное обследование могут назначить?
Помимо фактического наличия ООО, врачу важно понимать, насколько оно влияет на состояние человека. Для этого назначают Bubble test («пузырьковый тест») — эхокардиографическое исследование с контрастом. Это абсолютно безболезненная процедура, во время которой внутривенно вводят контрастное вещество с микропузырьками воздуха, а далее проводят ультразвуковую диагностику сердца и средних мозговых артерий.В результате можно увидеть не просто наличие неправильного сообщения между предсердиями — патологического шунта — справа налево, но и его значимость: нет шунта или он незначительный, умеренный, выраженный.
➡️ Что делать, если обнаружили ООО?
В большинстве случаев ООО не представляет опасности, особенно если оно небольшое и не вызывает никаких симптомов. Решение о необходимости закрытия отверстия между предсердиями принимают не по одному исследованию, а по всей клинической картине. Иногда для стабилизации состояния или для предотвращения осложнений, к которым может приводить шунт крови, человеку дополнительно может потребоваться хирургическое лечение.Важно не игнорировать эту особенность строения сердца — если у вас частые и тяжелые приступы мигрени с аурой, обезглавленная мигрень или был инсульт в молодом возрасте, проконсультируйтесь со специалистом и пройдите необходимые обследования.
Для записи и уточнения стоимости консультаций в нашей клинике можно позвонить нам по телефону, заполнить форму обратной связи на сайте или написать в мессенджеры.

Головная боль — одна из самых распространенных жалоб современного человека. Согласно данным Всемирной организации здравоохранения (ВОЗ) около 50% опрошенных сообщали о головной боли хотя бы один раз на протяжении последнего года. До 4% взрослого населения мира страдает от головной боли, продолжающейся 15 или более дней ежемесячно. Среди них больше половины составляют люди трудоспособного возраста. Это действительно всемирная проблема, которая является ощутимым, в том числе и финансовым, бременем для людей, страдающих от сильных приступов боли. Они не могут нормально работать, быть частью общества и жить полноценной жизнью.
Что такое цефалгия
Цефалгия или головная боль — кратковременное либо длительное субъективное болезненное ощущение, возникающее в любой области головы с возможным распространением на соседние структуры (глаза, лицо, шея).
У женщин головная боль развивается чаще из-за чувствительности болевой системы головного мозга к колебаниям женских половых гормонов. Цефалгия может проявляться как у взрослых, так и у детей.
Головных болей существует огромное количество видов. В Международной классификации их более 300. Все они делятся на первичные — самостоятельные заболевания из-за нарушения работы головного мозга, и вторичные, которые возникают вследствие каких-то других болезней.
Виды первичной головной боли
Первичная головная боль — самостоятельное заболевание, которое развивается из-за сбоев в работе болевой и антиболевой систем головного мозга. Она встречается в 90% случаев цефалгий. К первичной головной боли относятся, например:
– мигрень;
– головная боль напряжения;
– кластерная головная боль и другие тригеминальные вегетативные цефалгии;
– редкие виды цефалгий, например, кашлевая, холодовая, связанная со сменой положения тела, сексом, физической активностью.
Мигрень — это заболевание с наследственной предрасположенностью. Приступ может возникнуть из-за определенных провокаторов (триггеров) таких, как стресс, физические нагрузки, дефицит сна, пропуск приема пищи, недостаточное употребление жидкости.
Воздействие триггеров запускает каскад болевых реакций и инициирует образование электрических импульсов в гипоталамусе, которые распространяются на тригемино-васкулярную систему. Ее клетки синтезируют болевой нейропептид (CGRP), который расширяет сосуды твердой мозговой оболочки и вызывает нейрогенное воспаление. Это раздражает болевые рецепторы мозговых оболочек, за счет чего формируется головная боль. При мигрени она средней или сильной интенсивности, как правило, односторонняя, пульсирующая. Может сопровождаться тошнотой или рвотой, повышенной чувствительностью к свету и звукам, усиливаться при физических нагрузках, например, при ходьбе.
Головную боль напряжения провоцируют длительное статичное положение головы и шеи, тяжелые умственные нагрузки и стресс. Именно напряженные мышцы шеи выступают в роли первоисточника боли в голове. Долгая стимуляция нервных структур в конце концов их истощает, болевые рецепторы становятся гипервозбудимыми и могут реагировать даже на неболевые раздражители. Головная боль напряжения чаще двусторонняя, умеренной интенсивности, давящая, сжимающая, не сопровождается рвотой и тошнотой, как при мигрени.
Кластерная головная боль считается самой сильной из всех существующих болей. Ее интенсивность достигает 10 из 10. Цефалгия затрагивает одну сторону головы и распространяется на область глаза. Приступ часто сопровождается слезотечением, покраснением и отеком глаза, заложенностью носа и сильным беспокойством.
Виды вторичной головной боли
Вторичные головные боли составляют 10% всех видов цефалгий. Они являются симптомом, проявлением другой болезни.
Могут возникать при:
– черепно-мозговых травмах;
– сосудистых заболеваниях головного мозга: инсульте, аневризме, мальформации, артериите;
– внутричерепной патологии: опухоли, доброкачественном пароксизмальном головокружении;
– приеме и отмене лекарств и других веществ (силденафил, алкоголь, никотин, нифедипин, комбинированные оральные контрацептивы). В отдельную группу стоит выделить абузусную головную боль при злоупотреблении обезболивающими средствами (НПВС, комбинированные анальгетики, триптаны, парацетамол);
– инфекциях;
– нарушениях гомеостаза при гипотиреозе, голодании и болезнях сердца;
– различных аномалиях и заболеваниях черепа, ЛОР-органов, глаз, зубов, височно-нижнечелюстного сустава;
– психических расстройствах — психосоматические заболевания часто проявляются сильными болевыми синдромами в разных частях тела, в том числе в голове.
Причины цефалгий
Причин головной боли множество. Это могут быть генетическая предрасположенность и особенности функционирования головного мозга, как при мигрени, или же раздражение мозговых оболочек кровью, как при субарахноидальном кровоизлиянии.
При некоторых цефалгиях мы до сих пор до конца не знаем, как развивается болезнь.
Выяснить, что является настоящей причиной головной боли, может только квалифицированный специалист — невролог-цефалголог.
Существует много мифов о том, что вызывает головную боль, например, остеохондроз и извитые сосуды шеи. На самом деле, они не являются истинными причинами. Если вы страдаете от регулярной головной боли, нет смысла каждый год делать УЗИ сосудов шеи и рентген шейного отдела позвоночника для выявления там каких-либо изменений. Чаще всего мы сталкиваемся с мигренью и головной болью напряжения, а для их диагностики достаточно тщательного опроса.
Диагностика цефалгий
Правильный диагностический поиск состоит всего лишь из 2 компонентов:
1. Тщательный опрос и осмотр.
2. Выявление тревожных симптомов вторичной головной боли по алгоритму SNNOOP10. При их обнаружении назначаются дополнительные исследования.
В первую очередь, невролог-цефалголог узнает жалобы, симптомы и историю жизни человека. Он задает вопросы, касающиеся характера, интенсивности, продолжительности боли, что ее провоцирует и чем она купируется. Дополнительные вопросы затрагивают иные аспекты жизни и здоровья человека. Врач уточняет, есть ли другие заболевания, в частности онкологические, инфекционные, эндокринные. Были ли черепно-мозговые травмы. Доктор обязательно оценивает психическое состояние человека, потому что депрессия и тревожное расстройство способствуют хронизации цефалгии.
Важную роль в диагностике цефалгии играет дневник головной боли. Вы можете вести обычный бумажный дневник или использовать электронный формат, например, Мигребот в Telegram. Дневник помогает установить все характеристики головной боли, частоту приступов, триггеры и препараты, которые помогают снять головную боль.

После опроса цефалголог переходит к неврологическому осмотру. Он проверяет рефлексы, мышечную силу, координацию движений, сохранность функций черепно-мозговых нервов и проводит ряд тестов, которые помогут ему подтвердить или исключить вторичную форму головной боли.
Только в случае, если врач заметит тревожные сигналы — «красные флаги», которые могут указывать на вторичную головную боль, он назначит дополнительные исследования, например КТ или МРТ.
В нашей «Университетской клинике головной боли» неврологи-цефалгологи специализируются исключительно на проблеме головной боли и, как правило, ставят диагноз за один прием благодаря своему опыту и следованию международным протоколам диагностики. Они подробно объясняют ход и цель свой действий и назначений. Мы не рекомендуем делать МРТ головного мозга просто так, на всякий случай. Каждое наше назначение опирается на доказательную базу и международные стандарты.
Лечение и профилактика цефалгий
Стратегия лечения головных болей определяется их причиной. Для медикаментозного лечения первичных головных болей в нашем арсенале есть несколько групп препаратов, которые снимают и предотвращают приступы головной боли. Например, для купирования мигрени используют триптаны и НПВС. При наличии головокружения и тошноты могут быть рекомендованы противорвотные средства.
Первичные головные боли можно профилактировать. Для этого используют бета-адреноблокаторы, противоэпилептические лекарства и антидепрессанты.
Новейшими направлениями в профилактике мигрени являются таргетная терапия моноклональными антителами и инъекции ботулотоксина по специальному протоколу PREEMPT.
Также мы рекомендуем скорректировать образ жизни, выявить личные триггеры, обучиться эффективным методикам релаксации, при необходимости пройти психотерапию.
При лечении и профилактике вторичных форм цефалгий вся терапия направлена на устранение основной причины головной боли. Если это новообразование головного мозга, то необходимо хирургическое лечение. Если цефалгия вызвана злоупотреблением обезболивающими, то целью является постепенная отмена «виновного» препарата.
В команде врачей «Университетской клиники головной боли» собраны эксперты мирового уровня, которые используют в своей практике методы с доказанной эффективностью и безопасностью. Кроме диагностики и лечения цефалгий, также обучают этому других специалистов, ведут научную деятельность. Мы не назначаем ненужных исследований для увеличения среднего чека и лекарств, которые не применяются нигде в мире. Лечим все виды головных болей, даже самые сложные случаи. Принимаем взрослых и детей с рождения. Консультируем очно и дистанционно.
Если вас беспокоит головная боль — обратитесь за консультацией к любому из неврологов-цефалгологов нашей клиники в Москве. Для записи можно позвонить по телефону или написать в мессенджеры.
Текст подготовлен вместе с нашим неврологом-цефалгологом Ниной Вячеславовной Коптенко.

В большинстве случаев боль с одной стороны головы — симптом мигрени. Но иногда это может быть свидетельством и другой, достаточно редкой формы головной боли — гемикрании континуа. Она встречается примерно у 1 человека из 1000 и чаще у женщин. Обычно болезнь начинается в возрасте 30-40 лет, но может быть в любом возрасте.
Из-за редкости расстройства и недостаточной осведомленности о нем правильный диагноз часто устанавливают с задержкой. Важно обращаться к специалистам, которые имели опыт работы с этим заболеванием. У неврологов-цефалгологов «Университетской клиники головной боли» есть успешные примеры диагностики и лечения гемикрании континуа.
Общая информация
При гемикрания континуа человека беспокоит постоянная односторонняя головная боль с периодическими обострениями. В отличие от мигрени и кластерной головной боли, при гемикрании континуа боль всегда носит хронический, практически ежедневный характер. Также она часто сочетается с такими мигренозными симптомами, как повышенная чувствительность к звукам и яркому свету.
Выделяют два подтипа этого заболевания:
-
Ремиттирующий, когда периоды с головной болью чередуются с периодами отсутствия симптомов (ремиссией) длительностью не менее 24 часов.
-
Непрерывный — головная боль присутствует постоянно, ежедневно, на протяжении как минимум одного года, протекает без периодов ремиссии не менее 24 часов.
Главной особенностью этого заболевания является положительный ответ на индометацин. Если препарат полностью купирует боль, это подтверждает диагноз гемикрании континуа. Другие лекарства обычно неэффективны.
Симптомы заболевания
Основные симптомы гемикрании континуа:
-
Постоянная высокоинтенсивная головная боль. Всегда затрагивает только одну сторону головы и распространяется на висок и область вокруг глаза. Может носить пульсирующий, давящий, колющий характер. В периоды между обострениями сохраняется монотонная, фоновая боль слабой интенсивности.
-
Вегетативные симптомы. Возникают только на стороне боли:
– покраснение глаза;
– слезотечение;
– заложенность или слизистые выделения из носа;
– отечность и опущение века (птоз);
– потливость лба и лица;
– сужение зрачка (миоз).
В моменты приступа человек может быть испытывать чувство сильного беспокойства из-за головной боли.
Диагностика
Чаще всего гемикранию континуа путают с пароксизмальной гемикранией, но всё же у них есть свои отличия. При гемикрании континуа головная боль постоянная, непрерывная, но с периодическими обострениями. Даже в периоды относительного улучшения сохраняется базовая боль.
При пароксизмальной гемикрании голова болит периодически, несколько раз в день. Приступы длятся от 2 минут до получаса. После окончания эпизода голова не болит.
Невролог-цефалголог проведет опрос, выяснит все симптомы расстройства, характер, локализацию боли, когда и при каких обстоятельствах появляется приступ, сколько он длится, что его сопровождает и какие методы его прерывания использует человек. Для того чтобы информация была полной, мы рекомендуем вести дневник головной боли и записывать все свои симптомы. Например, можно это делать с помощью телеграм-бота Мигребот.
Если врач заметит «красные флаги», указывающие на другие заболевания, которые могли стать причиной вторичной головной боли, он назначит дополнительные исследования, например, КТ или МРТ.
После установления диагноза невролог-цефалголог обязательно расскажет о причинах болезни и на что он опирался при диагностике. Также доктор подробно объяснит тактику лечения.
Лечение гемикрании континуа
Специфической диагностической характеристикой этого типа головной боли является чувствительность к индометацину. Поэтому основной метод лечения гемикрании континуа — прием этого нестероидного противовоспалительного препарата (НПВП).
Обычно лечение начинают с небольшой дозы. Если она не дает эффекта, дозу постепенно увеличивают. После купирования симптомов человек может принимать поддерживающую дозу в течение длительного времени (иногда годами), поскольку при прекращении приема индометацина боль может вернуться.
В случаях, когда есть непереносимость индометацина, для лечения используют другие препараты (коксибы, глюкокортикостероиды).
Для дополнительного лечебного эффекта применяют немедикаментозные методы лечения — техники релаксации, когнитивно-поведенческую терапию.
Если вас беспокоит постоянная сильная односторонняя головная боль — обратитесь к нашим неврологам-цефалгологам. Они помогут установить точный диагноз и назначат эффективное лечение.
Врачи «Университетской клиники головной боли» в Москве — эксперты мирового уровня, авторы многих научных статей в международных и российских изданиях. Не только диагностируют и лечат все виды головных болей у взрослых и детей с рождения, но и обучают других врачей. Консультируют очно и дистанционно.
Узнать цены на услуги или записаться на консультацию можно через мессенджеры, форму на сайте и по телефону.
Материал подготовлен вместе с нашим неврологом-цефалгологом Эльдаром Замировичем Мамхеговым.

Головная боль напряжения (ГБН) – какая она и как её лечат? Рассказывает и отвечает на ваши вопросы в комментариях наш врач невролог Нина Владимировна Ващенко.
Головная боль напряжения – как правило, лёгкая или умеренная по интенсивности боль, равномерно распределённая по всей голове. Чаще всего её описывают как ощущение обруча или каски на голове, больше похожее на сжатие и давление, нежели на боль.
Симптомы ГБН могут быть такими:
- тупая, ноющая головная боль;
- чувство сжатия или давления на лоб, виски и/или затылок;
- повышенная чувствительность кожи головы, напряжение в мышцах шеи и плеч.
Это самый распространенный вид первичной головной боли (то есть это сама по себе головная боль, а не симптом другого заболевания), которая периодически возникает почти у всех людей, но у женщин немного чаще. Самый распространенный провокатор этой боли – стресс.
Головные боли напряжения могут быть эпизодическими и хроническими. У этих диагнозов такие критерии:
- Эпизодические – беспокоят до 15 дней в месяц как минимум три месяца подряд. Приступ длится от 30 минут до недели.
- Хронические – беспокоят от 15 дней в месяц на протяжении более трех месяцев подряд. Приступы могут длиться часами, а могут быть и непрерывными.
Иногда головную боль напряжения трудно отличить от мигрени. К тому же, люди с частой головной болью напряжения могут страдать и мигренью. Но, в отличие от некоторых форм мигрени, головные боли напряжения обычно не связаны со зрительными симптомами, тошнотой или рвотой. Физическая активность, которая обычно усугубляет боль при мигрени, не влияет на головную боль напряжения и может даже улучшать общее состояние. При головной боли напряжения могут возникать повышенная чувствительность к свету или звуку, но это редкие для неё симптомы.
Когда обращаться к врачу?
- Если головная боль напряжения нарушает качество жизни.
- Если вам необходимо принимать лекарства от головной боли более двух раз в неделю.
- Если ваши головные боли стали проявлять себя по-другому (иногда головные боли могут указывать на другие, более серьезные заболевания).
Лечение головной боли напряжения – это баланс между формированием здоровых привычек, поиском эффективного немедикаментозного лечения (например, здесь подходит техника релаксации) и правильно подобранных врачом лекарств.
Сочетание лекарств с расслабляющими техниками может быть более эффективным, чем применение только лекарственных препаратов. Используйте всё, что поможет вам расслабиться и снять эту боль (глубокое дыхание, йога, медитация, майндфулнесс (осознанность) и прогрессирующая мышечная релаксация). Техникам релаксации можно обучиться на занятиях или дома по книгам или видео. НО! Выбирайте источники информации, которым можно доверять, так как “диванных экспертов” сегодня много :)
Больше статей о головной боли читайте в нашем Телеграм-канале.

Заключительная часть трилогии об ауре. Врач-невролог, соучредитель нашей клиники Юлия Эдвардовна Азимова продолжает отвечать на самые частые вопросы об этой особенности мигрени.
А как же отличить ауру мигрени от эпилепсии?
Действительно, эпилепсия с приступами в виде зрительных нарушений бывает. Её называют затылочной. Чаще всего она встречается в детском возрасте, но может быть и у взрослых при повреждении затылочной области мозга.
В отличии от ауры мигрени зрительные эпилептические приступы короткие (до 3 минут), возникают внезапно и внезапно же исчезают. Пациенты видят разноцветные движущиеся окружности или шары (см. рисунок в карусели). И самое главное – при эпилепсии на электроэнцефалографии во время приступа видны характерные изменения.
Опасна ли аура, как ее лечить и нужно ли ее лечить?
В подавляющем большинстве случаев аура мигрени безопасна, проходит самостоятельно, не оставляя последствий. Исключительно редко во время ауры может развиться мигренозный инсульт – когда сохраняются выпадения поля зрения. Но такое бывает оооочень редко. Единичные случаи описываются в научной литературе. За свою практику я встречала двух пациентов, у обоих были аномалии строения сердца.
Однако аура мигрени является фактором риска развития инсульта в старшем возрасте, поэтому людям с мигрень с аурой следует особенно тщательно следить за:
- артериальным давлением,
- холестерином,
- сахаром крови,
- двигательной активностью.
Как лечить ауру?
Анальгетики и триптаны не действуют на ауру, поэтому принимать препараты для снятия ауры не нужно. Хотя некоторые пациенты отмечают, что если они примут триптан во время ауры, то приступ купируется гораздо легче.
Медикаментозную профилактику мигрени с аурой проводят по тем же правилам, что и при мигрени без ауры.
Бывают случаи, когда после ауры головная боль не развивается – такую мигрень называют «обезглавленной. У терапии такой формы есть свои особенности.
Массу неприятностей доставляет пациентам «зрительный снег». К сожалению, крупных исследований по лечению зрительного снега нет, но есть отдельные исследования по эффективности одного из препаратов для снижения артериального давления, и одного препарата для лечения эпилепсии. Гораздо комфортнее такие пациенты чувствуют себя, если носят затемненные очки.
Таким образом, аура мигрени может иметь разнообразные проявления. Но в целом это безопасное состояния, хотя и требует особого внимания к профилактике инсульта. Хорошая новость: аура мигрени встречается гораздо чаще эпилепсии, и их легко отличить друг от друга.
Больше статей о головной боли читайте в нашем Телеграм-канале.
У большинства людей, страдающих мигренью, приступ длится около 4-5 часов, но иногда он может продолжаться более 3 суток. Такое состояние называют мигренозным статусом, и оно является осложнением мигрени. По сути, мигренозный статус — это один непрекращающийся приступ, который длится более 72 часов. Такое состояние выматывает человека не только физически, но и психологически.
Состояние требует неотложной помощи, так как обычные обезболивающие не срабатывают или попросту не успевают всосаться в желудке из-за рвоты. А чтобы предотвратить развитие мигренозного статуса, необходимо понимать особенности течения мигрени и следовать правилам приема лекарственных средств, назначенных вам врачом.
Причины развития мигренозного статуса
Мигренозный статус может развиться при мигрени с и без ауры. Это не является определяющим фактором осложнения. Состояние встречается нечасто, риск его развития повышен среди людей, которые злоупотребляют обезболивающими, слишком поздно принимают таблетку от боли или когда назначенные лекарства не работает. Дополнительными факторами, способствующими сильной, интенсивной и длительной головной боли, являются стресс, депрессия, тревога и бессонница.
Мигренозный статус развивается по следующему алгоритму:
-
У человека присутствует общий неблагоприятный фон (стресс, депрессия), который сам по себе провоцирует головную боль.
-
Сначала возникает ощущение недомогания, слабости, сонливости, раздражения (это так называемая фаза продромы, предвестника приступа).
-
Начинается головная боль. И именно на этом этапе происходит критическая «поломка». Может быть несколько вариантов:
-
Человек продолжает ждать более «серьезных» симптомов, отказываясь от приема анальгетика;
-
Принимает слишком большую или слишком низкую дозу препарата;
-
Лекарство принимает вовремя, но они не подходят и не срабатывают.
-
Результат для всех этих действий один – приступ не прекращается, а длится более 3 суток. Боль в это время усиливается. Появляются тошнота и рвота, которая может быть многократной. Нарастает слабость. Человек истощен, обезвожен и нуждается в неотложной помощи.
Симптомы мигренозного статуса
Начинается мигренозный статус, как и любой другой приступ мигрени. Но фаза головной боли растягивается более чем на 72 часа. При этом ее интенсивность быстро нарастает. Присутствует повышенная чувствительность к свету и звукам. Появляются тошнота и рвота.
Приступ более 3 суток изматывает человека, он испытывает сильную слабость и обезвожен из-за потери жидкости во время рвоты.
Приступ может прерываться (но не прекращаться) менее чем на 12 часов на время приема обезболивающих или сна.
Осложнения мигренозного статуса
В первую очередь, необходимо сказать о том, что человек в период мигренозного статуса не может концентрироваться и выполнять продуктивно хоть какую-то деятельность. Из-за рвоты может наступить обезвоживание. Мигренозный статус – признак агрессивного течения мигрени, которая стала хуже отвечать на обычное лечение и может перейти в хроническую форму. В конце концов, при частых мигренозных приступах у человека развивается тревожно-депрессивное расстройство (если его не было до этого).
Именно поэтому мы уделяем огромное внимание обучению людей. Неврологи-цефалгологи «Университетской клиники головной боли» рассказывают о том, как развивается мигрень, какие фазы она проходит и как можно ею управлять. Мы даем различные инструменты человеку с мигренью, чтобы он мог самостоятельно контролировать приступы и осознавал важность правильного лечения. Таким образом можно вовремя правильно прерывать приступы, а значит избежать мигренозного статуса.
Диагностика мигренозного статуса
Диагностика мигренозного статуса не отличается от диагностики эпизода мигрени. Человека в состоянии мигренозного статуса видно сразу. Он изможден головной болью. Чаще всего у него уже есть установленный диагноз мигрени. Нам необходимо узнать, сколько длится эпизод, сколько раз была рвота и какие препараты человек принимал самостоятельно.
Если в процессе опроса невролог обнаруживает симптомы вторичной головной боли (головной боли от другого заболевания), проводят дополнительные инструментальные и лабораторные исследования. Просто так делать снимки и анализы при мигрени нецелесообразно, и это является гипердиагностикой, которая может только навредить человеку.

Лечение и профилактика мигренозного статуса
Мы применяем несколько вариантов лечения, которые направлены на купирование приступа. Наилучшим форматом терапии считается лечение на дому, однако многие эффективные лекарственные средства можно ввести только внутривенно или внутримышечно. Если вы понимаете, что ваш мигренозный приступ затянулся, мы будем рады помочь вам у нас в клинике.
Как мы снимаем мигренозный статус
Программа включает три этапа, на каждом вводятся свои препараты для устранения боли. Между этапами мы делаем перерыв и ждём облегчения состояния. Проходить все три этапа не обязательно: боль может уйти после первого или второго. Здесь все индивидуально и зависит от реакции организма.
В программу входят:
Этап 1 – внутримышечный укол обезболивающего и противорвотного. Стоимость 2000 рублей.
Этап 2 – внутримышечный укол противоотечного и обезболивающего препарата с другим механизмом действия. Стоимость 2000 рублей.
Этап 3 – капельница с препаратом группы препаратов с центральным обезболивающим эффектом продолжительностью 30 минут. Стоимость 6000 рублей.
Процедуры выполняет медицинская сестра после консультации врача. В перерывах мы предложим вам расположиться в нашей комфортной зоне ожидания.
Чтобы записаться на процедуры, выберите запись к любому врачу и сообщите при подтверждении записи, что вас интересует снятие мигренозного статуса.
Профилактика мигренозного статуса
И безусловно, мигренозный статус лучше предотвратить, чем лечить. Для этого выпивайте лекарство в самом начале приступа, не меняйте самостоятельно дозировку и схему терапии. Не принимайте лекарства более 2 раз в неделю. Если у вас изменилось течение мигрени, приступы стали тяжелее и длительнее, лучше обратитесь к цефалгологу за коррекцией лечения и назначением профилактики. Мы будем рады помочь вам.
В команде врачей «Университетской клиники головной боли» работают эксперты мирового уровня. Все наши доктора используют в своей практике методы с доказанной эффективностью и безопасностью.
Мы не назначаем ненужных исследований «для увеличения среднего чека» и лекарств, которые не применяются нигде в мире. Мы лечим все виды головных болей у взрослых и детей с рождения. Консультируем очно и дистанционно. Можем похвастаться оптимальной стоимостью и высоким качеством процедур.
Если вас беспокоит длительная, изнуряющая головная боль при мигрени, можете обратиться за консультацией к любому из наших неврологов-цефалгологов. «Университетская клиника головной боли» находится в Москве по адресу: ул. Люсиновская, дом 39, строение 2 (10 минут пешком от ст. м. «Добрынинская», «Серпуховская»). Узнать цены на услуги или записаться на консультацию можно через мессенджеры, форму обратной связи на сайте или по телефону.

1. Запить обезболивающее колой
Вам наверняка попадались видео с многообещающими заголовками: «Просто запей таблетку колой, и голова быстрее пройдет». Звучит как вредный совет, но на самом деле это действительно так. Секрет в кофеине, который содержится в коле. Он ускоряет всасывание обезболивающих и усиливает их эффект.Так что не удивляйтесь, если услышите такую рекомендацию от своего лечащего врача. Коле есть и другие кофеиносодержащие альтернативы: кофе, чай, матча и энергетики. Только помните, что увлекаться такими напитками не стоит — кофеин у некоторых людей может сам по себе спровоцировать головную боль.
2. Посыпать соль под язык
Некоторые блогеры советуют положить щепотку соли под язык, если таблетка не подействовала — головная боль пройдет. Аргумент обычно такой: «соль восстанавливает электролитный баланс».На самом деле пока нет точных доказательств, что соль останавливает приступ головной боли. И не стоит забывать, что избыточное регулярное потребление соли может быть фактором риска развития сердечно-сосудистых заболеваний.
Однако, в соцсетях завирусился тренд «McMigraine»: лечить мигрень предлагают комбинацией большого количества колы, как в предыдущем способе, с большой порцией соленой картошки фри. Такой вариант действительно может сработать, если триггерами головной боли были жажда и голод — быстрые углеводы мгновенно усваиваются, а соль и объем напитка могут ускорить регидратацию.
3. Поставить ноги в тазик с теплой водой
Теплые ванночки для рук или ног часто советуют при головной боли, и в этом есть доля истины. Тепло можно использовать в качестве отвлекающей терапии — оно помогает переключить внимание мозга с боли в голове на приятное согревающее ощущение в ногах.Приступ мигрени тазик с теплой водой для ног не снимет, но при легкой головной боли напряжения может помочь расслабиться, как, например, и принятие полноценной теплой ванны или душа.
4. Намазать виски маслом мяты
Эко-блогеры советуют: «Зачем пить таблетки, если есть эфирные масла?». Фаворит среди народных средств — мята. Ее маслом нужно намазать виски, и головная боль уйдет.Как это может сработать: ментол в составе перечной мяты обладает охлаждающим эффектом и воздействует на холодовые рецепторы кожи. Таким образом он может ненадолго отвлечь от боли. Однако метод не поможет, если резкий запах мяты ваш личный триггер, который только усилит головную боль. И не забывайте про риск аллергической реакции на коже при использовании эфирных масел.
5. Приложить лед на шею
Один из популярных лайфхаков при мигрени — использовать охлаждающую шапочку, в которую вложены замороженные гелевые пакеты, или просто приложить на лоб или к шее лед в полотенце.Почему это может помочь: холод вызывает сужение сосудов, отвлекая от головной боли и снижая ее интенсивность. Но такой метод не снимет приступ полностью. Долго держать холодный компресс на голове тоже не стоит — при использовании льда есть опасность излишнего переохлаждения.
➡️ Что важно знать
Некоторые из этих способов могут временно облегчить головную боль, однако важно помнить, что они не заменяют основное лечение. Если приступы головной боли беспокоят вас всё чаще — не ищите советы в соцсетях, а обратитесь к неврологу-цефалгологу, чтобы подобрать эффективную терапию.Для записи и уточнения стоимости консультаций в нашей клинике можно позвонить нам по телефону, заполнить форму обратной связи на сайте или написать в мессенджеры.

